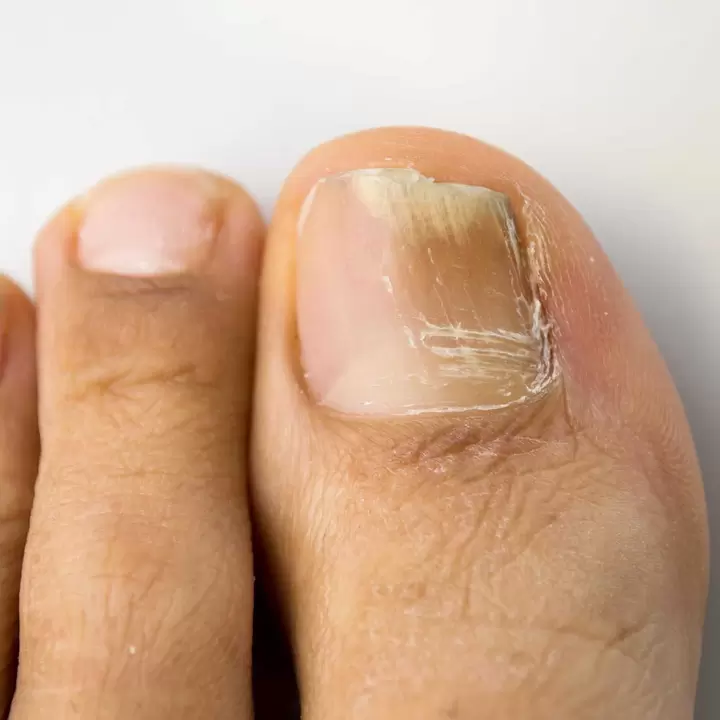
Onychomykóza nechtov je infekčné ochorenie hubovej povahy. Spôsobené plesňami alebo kvasinkovými hubami alebo dermatofytmi. Z tohto dôvodu sa nechtová platnička deformuje a získava bielo-žltú farbu. Patológia je bežná u zrelých a starších pacientov po 60-65 rokoch. Čím je človek starší, tým vyššia je pravdepodobnosť vzniku onychomykózy. Je to spôsobené nízkou rýchlosťou rastu nechtovej platničky, narušením trofických procesov nechtového lôžka a angiopatiou - vaskulárnymi patológiami. Muži pociťujú plesňové infekcie dvakrát až trikrát častejšie ako ženy. Plesňová infekcia postihuje najmä prsty na nohách, no v ojedinelých prípadoch môže postihnúť aj ruky. Onychomykóza je nepríjemný kozmetický defekt a môže spôsobiť množstvo komplikácií, ako sú gangréna, diabetická noha a flegmóna dolných končatín.
- Iné názvy choroby:nechtová huba.
- Hlavné príznaky:zmena odtieňa platničky, výskyt belavých škvŕn na nej, oddelenie platničky od lôžka, konkávnosť nechtu, deštrukcia a zmäkčenie nechtovej platničky, diery a ryhy na povrchu, zápal periungválneho záhybu, zahusťovanie lôžka.
- Liečba sa vykonáva:dermatológ.
Dôvody rozvoja
Najčastejšie sa infekcia vyskytuje priamym kontaktom s pacientom s plesňou nechtov (alebo používaním spoločných predmetov pre domácnosť, obuvi alebo hygienických potrieb). Vysoké riziko nákazy hrozí vo verejných sprchách, šatniach, kúpeľoch, saunách a fitnes kluboch (teda tam, kde ľudia najčastejšie chodia bosí).
Infekcia spravidla ľahko preniká cez najmenšiu traumu na kožu - praskliny v záhyboch medzi prstami, mozole, odreniny, odreniny.
Pravdepodobnosť vzniku onychomykózy nôh je vyššia, ak pacient trpí sprievodnými ochoreniami:
- endokrinné poruchy(diabetes typu 1 alebo 2, nadváha, obezita, hypotyreóza, hypertyreóza);
- vaskulárne patológie končatín— chronická venózna nedostatočnosť alebo lymfostáza;
- poruchy imunitynajmä infekcia HIV.
Onychomykóza sa často vyvíja v dôsledku dlhodobého užívania antibakteriálnych liekov, kortikosteroidov a cytostatík. V dôsledku príjmu sa zhoršuje krvný obeh a prirodzené imunitné sily sú oslabené - to vedie k prejavu sekundárnej infekcie.
Rizikové faktory
Vývoj onychomykózy do značnej miery závisí od veku, pohlavia, druhu činnosti, ako aj od podmienok, v ktorých človek žije.
- Vek.U detí je prevalencia huby 3%, zatiaľ čo u ľudí stredného a staršieho veku dosahuje 50%.
- Poschodie.Muži sú náchylnejší na infekciu, no zároveň navštevujú lekárov menej často ako ženy (v súlade s tým ich choroba častejšie prechádza do pokročilého štádia).
- Sociálne pomery.Huba nechtov na nohách je bežnejšia medzi obyvateľmi veľkých miest ako medzi obyvateľmi dedín a dedín.
- Povolanie.Plesňové infekcie nechtovej platničky možno častejšie nájsť u ľudí pracujúcich v priemyselnej výrobe a v ťažkých podmienkach - hromadenie škodlivých plynov, prachu, pary, agresívnych chemikálií, ionizujúceho žiarenia. Osoby pracujúce v zdravotníckych zariadeniach, masážnych salónoch, kúpeľoch, sprchách, saunách a domovoch dôchodcov sú ohrozené. Pravdepodobnosť vzniku ochorenia je tiež vyššia u profesionálnych športovcov.
Patogenéza
Plesňové ochorenia nechtov spôsobuje asi 50 druhov húb. Možno ich rozdeliť do troch hlavných skupín:
- Dermatofyty (dermatomycéty).Najčastejšia príčina infekcie. Medzi hlavné patogény patria Trichophyton rubrum, T. mentagrohytes a Epidermophyton floccozum. Infekcia spôsobená dermatofytmi sa nazýva dermatofytická onychomykóza.
- Huby podobné kvasinkám.Patogény rodu Candida, predstavujú asi 10% prípadov infekcie.
- Plesne(Aspergillus, Fusarium).
Symptómy huby a ďalší prístup k liečbe závisia od typu patogénu.
Pozrime sa na mechanizmus vývoja ochorenia pomocou dermatomycét, pretože tvoria väčšinu prípadov. Tieto huby prispievajú k deštrukcii keratínu nechtovej platničky. Najprv dermatofyty postihujú kožu v oblasti chodidiel, neskôr sa infekcia rozšíri na nechtové lôžko a plató.
Huby prenikajú do tkanív rôznymi spôsobmi:
- cez vybranie pod nechtom, od voľného okraja;
- cez zadnú stranu taniera;
- cez proximálny periunguálny záhyb.
V závislosti od toho, ako infekcia prenikla do nechtu, sa rozlišujú tieto cesty prieniku:
- Distálne subunguálne.Spravidla sa dermatofyty dostávajú do hlbokých vrstiev nechtov cez voľný okraj nechtovej platničky. Kľúčové patologické zmeny sa vyskytujú v nechtovom lôžku. Tam začína zrýchlený rast buniek a vzniká subungválna keratóza. Stratum corneum na okraji nechtovej platničky sa zahusťuje, v dôsledku čoho sa môže ľahko oddeliť. Priamo z nechtového lôžka sa infekcia šíri ďalej, proximálnym smerom. Začína sa pomalé ničenie platne.
- Povrch biely.Ale na hornej vrstve nechtovej platničky sa tvoria nerovnomerné belavé škvrny a časom je ovplyvnená celá platnička. Necht sa zväčšuje a hrubne, rozpadá sa a získava šedo-hnedý odtieň. Matrica a epitel sú však zachované a zápalový proces tiež chýba.
- Proximálna subunguálna.V tomto prípade sa infekcia šíri z kože a periunguálnych hrebeňov na platničku a následne na samotnú matricu. V oblasti diery a subungválneho lôžka sa tvoria charakteristické škvrny, ale nedochádza k zápalu.
- Celkom, pri ktorej je poškodený celý necht. Proximálne časti hrebeňa sú zničené alebo zhrubnuté. Potom nechtová platnička prestane rásť.
Čo spôsobuje infekciu v nechtoch:
- mechanické poškodenie nechtovej platničky;
- častý kontakt rúk alebo nôh s vodou, chemikáliami pre domácnosť a koncentrovanými čistiacimi prostriedkami;
- nosenie nepohodlných topánok a syntetických ponožiek;
- zvýšené potenie nôh;
- vrodené a získané deformity.
Klasifikácia onychomykózy
Podľa domácej klasifikácie existujú tri typy nechtovej huby:
- normotrofný.Toto je počiatočná fáza huby nechtov. Odtieň taniera sa mení, pričom si zachováva svoju pôvodnú celistvosť a tvar. Vo vnútri sa tvoria malé škvrny a žltkasté pásiky.
- Hypertrofický typ.Nechtová platnička sa stáva zreteľne hrubšou a rastie, takže pacientom je diagnostikovaná subungválna hyperkeratóza. Samotný necht zbledne, stratí lesk a výrazne sa zdeformuje. Na voľnom okraji taniera sa objavujú nezrovnalosti. Aj v tomto prípade sa vyvíja zápal a pacienti pociťujú bolesť pri chôdzi a nosení tesnej obuvi.
- Onycholytický typ.Nechtová platnička sa stenčuje a odlupuje sa od lôžka, pričom samotný necht zmatní a získa sivohnedú farbu. Na povrchu dosky sa tvoria dutiny.
Lézia sa vyvíja postupne: najprv sa objavia žlté, sivobiele škvrny a nechtová platnička sa zahustí. Spočiatku nie je žiadna bolesť. Neskôr, keď nechty na nohách začnú hrubnúť a drobiť sa, nechtová platnička sa vzďaľuje od lôžka a dochádza k výraznému nepohodliu.
Nebezpečenstvo
Plesňová infekcia nechtov sa mení na „vstupnú bránu" na prenikanie iných infekcií, napríklad erysipel. Infekcia z chodidiel sa môže preniesť aj na ruky, čo je samo o sebe nepríjemný kozmetický defekt. Zároveň nebude možné zamaskovať pleseň nechtov: predĺžené nechty a lak len zhoršia situáciu a vytvoria pre tanier „skleníkový efekt". Za takýchto podmienok sa huba začne šíriť ešte silnejšie.
Nebezpečenstvo choroby spočíva v tom, že hubová infekcia neprejde sama a bez liečby. Naopak, postupuje ďalej, šíri sa do rôznych častí tela. Napríklad v oblasti slabín, hlavy a stehien sa vyskytuje charakteristický peeling a svrbenie.
Pri dlhotrvajúcej a neliečenej onychomykóze sa zvyšuje pravdepodobnosť vzniku diabetickej nohy, pri ktorej sa na nohách objavujú trofické vredy. Ak má pacient diabetes alebo vaskulárne patológie dolných končatín, existuje riziko vzniku gangrény.
Pri akejkoľvek forme imunodeficiencie sa infekcia môže rozšíriť na kožu a spôsobiť alergické vyrážky alebo olupovanie.
Diagnostika
Dermatológ sa podieľa na identifikácii, liečbe a prevencii plesňových infekcií. Ak spozorujete charakteristické príznaky plesní nechtov, prvá vec, ktorú musíte urobiť, je dohodnúť si stretnutie s odborníkom.
Kedy navštíviť lekára:
- nechtová doska je deformovaná alebo príliš tenká;
- pod nechtami sa objavili biele škvrny;
- necht je zničený, drobí sa alebo sa odlupuje;
- žltá škvrna na nechte;
- povrch nechtov zmenil farbu na sivú, hnedastú, žltkastú, niekedy s čiernym alebo zeleným odtieňom.
Lekár vizuálne zhodnotí stav nechtovej platničky a lôžka, kože a slizníc. Potom vykoná dermatoskopiu, čiže vyšetrí postihnuté miesto pod viacnásobným zväčšením. Metóda umožňuje vyhodnotiť povrchovú farbu a štruktúru nechtovej platničky a zaznamenať najmenšie zmeny na nechtoch a mäkkých tkanivách. Pomocou dermatoskopie je možné presne určiť hĺbku plesňového ochorenia nechtov a stanoviť diagnózu.
Dermatológ odoberie anamnézu a opýta sa vás na chronické ochorenia, lieky, ktoré užívate, životný štýl a stravovanie.
Na objasnenie diagnózy onychomykózy môžu byť potrebné ďalšie vyšetrenia. Niekedy sú potrebné konzultácie s príbuznými odborníkmi - dermatovenerológom, endokrinológom, alergológom a ďalšími.
Laboratórny výskum
Najpresnejšia laboratórna metóda zvyčajne využíva mikroskopické a kultúrne štúdium biomateriálu. Mikroskopická metóda zahŕňa špeciálny test KOH. V tomto prípade sa odoberie vzorka nechtovej platničky, vloží sa do roztoku draslíka, aby sa zničil keratín, a hotový biomateriál sa skúma pod svetelným mikroskopom. Mikroskopia vám umožňuje študovať povahu infekcie, potvrdiť alebo vylúčiť prítomnosť huby.
Typ patogénu možno určiť pomocou kultivačnej metódy. V tomto prípade sa biomateriál vysieva na špeciálne živné médium a potom sa pestuje. Po dvoch až troch týždňoch môžete dešifrovať výsledok a identifikovať typ pestovanej kultúry. Citlivosť kultivačnej metódy však nepresahuje 50 %.
Menej často sa používa metóda biopsie. Je náročnejšia na prácu, ale je vysoko citlivá a umožňuje vám so 100% pravdepodobnosťou zistiť, či ide o plesňovú infekciu. Pomocou tenkého skalpelu sa vyreže samotný necht a lôžko. Zákrok prebieha v narkóze. Výsledný biomateriál sa pošle do roztoku formaldehydu a potom sa v laboratóriu vykoná histologická analýza. Nevýhodou tejto metódy je, že neumožňuje presne určiť typ patogénu.
Tiež s onychomykózou môžu byť potrebné ďalšie vyšetrenia. Napríklad lekári odporúčajú skontrolovať funkciu pečene a obličiek: vykonať biochemickú analýzu a test na vírusovú hepatitídu.
Liečba
Po diagnostikovaní lekár predpíše plán liečby. Zvyčajne sa používa niekoľko metód:
- Lokálna terapia.V tomto prípade sa antimykotikum aplikuje na samotný povrch zmeneného nechtu alebo periunguálnych hrebeňov. Nevýhodou tohto prístupu je, že liek nie vždy dosiahne zdroj patológie, pretože huba môže ovplyvniť hlbšie vrstvy. Preto pri preniknutí infekcie do nechtového lôžka a celkovej onychomykóze môžu byť lokálne externé prípravky neúčinné. Terapia je účinná len pri povrchovej bielej a distálnej-laterálnej forme ochorenia, ak nie je postihnutá viac ako tretina platničky. Medzi najúčinnejšie prostriedky proti plesniam nechtov patria keratolytické masti/gély/krémy alebo náplasti, laky s kyselinou mliečnou, benzoovou alebo salicylovou. Antifungálne látky odstraňujú postihnutú časť nechtu a podporujú hojenie okolitého tkaniva.
- Systémová terapia.Toto je efektívnejší prístup, ktorý v 80-90% prípadov umožňuje úplne zbaviť sa plesňovej infekcie. V tomto prípade účinná látka v tabletách vstupuje do nechtovej platničky krvou. Systémové lieky účinkujú, aj keď plesňová infekcia zasiahla nechtové lôžko a nechtovú matricu. Zvyčajne má liek na pleseň nechtov predĺžený účinok a účinkuje aj po ukončení používania, pretože v oblasti nechtov zostáva vysoká koncentrácia lieku. Liečba sa uskutočňuje v kurzoch, načasovanie a režim závisia od štádia ochorenia. Nevýhodou tohto typu terapie je riziko vedľajších účinkov liekov. Systémová terapia má tiež množstvo kontraindikácií: precitlivenosť na lieky, zlyhanie pečene, dysfunkcia obličiek, tehotenstvo, dojčenie.
Pri kombinovanej metóde sa súčasne používajú vonkajšie činidlá a systémové lieky. Terapia je najúčinnejšia a umožňuje skrátiť celkové trvanie liečby.
Ak pacient trpí sprievodnými ochoreniami, vykonáva sa korektívna terapia. Takéto patológie zahŕňajú diabetes mellitus, endokrinné poruchy a kŕčové žily.
Požiadavky na výsledky terapie:
- absencia vizuálnych prejavov plesňovej infekcie na koži a nechtovej platni;
- absencia huby podľa výsledkov mikroskopickej analýzy.
Šesť týždňov (pri mykózach rúk) alebo 2, 5 mesiaca (pri onychomykóze nôh) po začatí terapie sa laboratórne testy opakujú. Ak nie sú žiadne výsledky liečby a žiadna pozitívna dynamika, lekár zmení dávkovací režim alebo pridá lieky z iných skupín.
Ak onychomykóza viedla k deformácii alebo úplnému poškodeniu nechtovej platničky, možno budete potrebovať chirurgickú liečbu. Zahŕňa úplné alebo čiastočné odstránenie postihnutého nechtu. Manipulácie sa vykonávajú v lokálnej anestézii a majú krátke obdobie na zotavenie. Po ukončení procedúry lekári odporúčajú používať antiseptiká a antimykotické vonkajšie prípravky. Fyzioterapeutické postupy sú niekedy predpísané podľa indikácií.
Prevencia
Primárna prevencia onychomykózy zahŕňa dodržiavanie osobnej hygieny a starostlivú starostlivosť o pokožku nôh. Najdôležitejšie je predchádzať mikrodamám, odreninám a nadmernému poteniu. Pri zraneniach a vysokej vlhkosti je pravdepodobnosť ďalšieho šírenia hubovej infekcie oveľa vyššia.
Dermatológovia odporúčajú dodržiavať nasledujúce odporúčania na prevenciu plesní:
- Dbajte na hygienu nechtov.Denne si vymeňte ponožky a pančuchy, umyte si nohy po návšteve verejných miest. Používajte iba svoje vlastné potreby na manikúru a pedikúru, pretože infekcia sa často prenáša prostredníctvom nástrojov infikovaných ľudí.
- Používajte individuálnu obuv, nenoste ju za inými ľuďmi.Snažte sa nechodiť bosí na verejných miestach - bazény, sprchy a šatne v telocvičniach (všade, kde hrozí riziko nákazy plesňou). Je lepšie si so sebou vziať gumené šľapky alebo šľapky. Po návšteve verejných priestorov ošetrite nohy lokálnymi antimykotikami.
- Vyhnite sa tomu, aby ste mali nohy neustále mokré.„Skleníkový efekt" vytvára topánky vyrobené zo syntetických materiálov, ako aj topánky, ktoré sú príliš tesné a majú nesprávnu veľkosť. Ak sa vám nohy často potia, vymeňte si ponožky denne alebo aj niekoľkokrát denne. Ak vám zmoknú nohy, je lepšie si vymeniť ponožky a topánky poriadne vysušiť. V prípade potreby môžete použiť antiperspiranty na nohy.
Sekundárna prevencia zahŕňa dezinfekciu obuvi alebo rukavíc (ak lézia postihuje ruky). Na tento účel sa používa alkoholový roztok antiseptika. Dezinfekcia by sa mala vykonávať na začiatku a počas celého obdobia liečby.
Ak máte akékoľvek poškodenie nechtovej platničky, mali by ste okamžite navštíviť lekára, aby ste predišli infekcii.
Predpoveď
Pri počiatočných príznakoch plesňovej infekcie nechtovej platničky je najlepšie poradiť sa s dermatológom. Čím skôr sa začne s antimykotickou terapiou, tým vyššia je šanca na vyliečenie ochorenia a obnovu poškodenej platničky.
Ak sa opatrenia neprijmú včas, lézia sa môže vyvinúť do celkovej formy a pokryť celú nechtovú platničku. V tomto prípade liečba onychomykózy trvá dlhšie, ale pri starostlivom dodržiavaní lekárskych pokynov sa pacient bezpečne zotaví.
Odpovede na často kladené otázky
Ako sa zbaviť plesní na nechtoch doma?
Ak spozorujete charakteristické znaky ochorenia (oddelenie nechtu, čierny necht na nohe, zmenená nechtová platnička atď. ), Je lepšie čo najskôr konzultovať s dermatológom. Skúsený lekár vyšetrí léziu a odporučí účinné prostriedky proti plesniam nechtov. Týmto spôsobom nebudete strácať drahocenný čas, pretože ľudové prostriedky sa často ukážu ako neúčinné.
Na huby nechtov sa často používajú roztoky octu, sódy, jódu, celandínu alebo bylinných infúzií. Tieto prostriedky však môžu vyriešiť iba povrchný problém. Ak huba už prenikla do nechtového lôžka a matrice, tradičné metódy budú zbytočné. Naopak, často vyvolávajú zápaly, dráždia mäkké tkanivá. V dôsledku toho sa objavujú mikrotraumy, ktoré môžu zhoršiť priebeh ochorenia a vyvolať sekundárne infekcie.
Môže moja domácnosť dostať plesne rúk alebo nôh odo mňa?
Ak dodržiavate jednoduché pravidlá osobnej hygieny, šanca na infekciu hubou je minimálna. menovite:
- čistiť dom častejšie;
- používajte iba vlastné uteráky, ponožky, pančuchy, topánky;
- noste uzavretú sálovú obuv a s nikým ju nezdieľajte;
- Posteľné prádlo a ponožky perte pri vysokých teplotách a potom vyžehlite parou.
Ak sa u viacerých ľudí v rodine diagnostikuje poškodenie nechtov, potom by všetci mali podstúpiť antimykotickú liečbu.
Môžem si pri liečbe nechtovej mykózy nalakovať nechty dekoratívnym lakom alebo urobiť gélový náter?
Počas terapie sa neodporúča robiť manikúru, pretože to môže zhoršiť šírenie plesňovej infekcie.
Je možné úplne vyliečiť pleseň nechtov na nohách?
Ochorenie sa dá úplne vyliečiť, ale terapia môže byť zdĺhavá kvôli recidívam. K relapsu dochádza v nasledujúcich prípadoch:
- ak pacient zanedbáva predpisy odborníka;
- trvanie kurzu je vypočítané nesprávne;
- existujú ďalšie rizikové faktory - diabetes mellitus, venózna insuficiencia dolných končatín, profesionálna alebo športová aktivita.
Existuje riziko recidívy plesňovej infekcie?
Sekundárne rozšírenie huby sa vyskytuje, ale je extrémne zriedkavé. Opakovaná infekcia je možná iba v 10% prípadov. Pri včasnej liečbe pod dohľadom odborníka je však šanca na infekciu minimálna.


























